Ecografía en urgencias: Aspectos relevantes a la hora de practicarla

Por: Camila Salamanca
El Dr. Diego Ordóñez es médico veterinario de la Universidad Nacional de Colombia, es el emprendedor de CINVET en donde realiza consultoría de medicina interna y prestar servicios de ecografía volante en la ciudad de Bogotá.
Quisimos tenerlo en Pet Industry al Aire para que nos compartiera sus conocimientos con la ecografía FAST, que por sus siglas se define como “Focused Abdominal Sonography For Trauma”
¿Por qué la ecografía FAST resulta útil?
El doctor Diego Ordoñez nos cuenta que es el acrónimo de evaluación ecográfica orientada a la evaluación y valoración del paciente con trauma. Se diseñó en pacientes de medicina humana ya que el trauma se relacionó con mortalidad (hemorragia y ruptura de órganos parenquimatosos) lo que no se podía diagnosticar por otros exámenes paraclínicos, así que para una detección oportuna surge como filosofía el FAST.

Justamente es para los pacientes que sufren politraumatismo para identificar neumotórax, efusión pleural, efusión abdominal y líquido libre. Además, sirve para posteriormente salvar la vida del animal. Y dentro de la atención hospitalaria ahora se utiliza como método de evaluación clínica no asociada al trauma pero que desencadenan otro tipo de problemas.
En el caso anterior, podemos mencionar como ejemplo la injuria renal aguda, en donde la fluidoterapia se debe manejar y estructurar conforme al caso en particular, si esto no se llegase a realizar el paciente por consiguiente tendrá edema pulmonar, el cual se visualiza en ecografía. También en las alteraciones del sistema nervioso tales como convulsiones, medir la vaina del nervio óptico es muy útil. Cuando los cirujanos van a operar cuerpos extraños y deben hacer enteroanastomosis para mayor tranquilidad del equipo médico, se puede hacer evaluación para mirar que no haya peritonitis o dehiscencia de puntos que son factores que se relacionan a la respuesta quirúrgica. También se puede usar en pacientes con parvovirus que pueden desarrollar miocarditis o peritonitis sépticas. Por lo que de alguna manera buscamos evidencia de complicaciones.
Afortunadamente la tecnología ha permitido tener ecógrafos cada vez más desarrollados para poder visualizar mejor las cavidades y poder llegar a un diagnóstico certero.
Cats in the Emergency Room: AFAST
and TFAST (vol 43, pg 773, 2013)
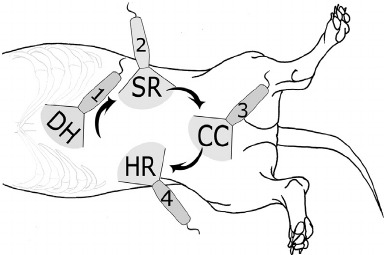
Para realizar la ecografía tendremos cuadrantes (divisiones para explorar). En FAST abdominal:
- CC- Cistocólico: relación anatómica entre la vejiga y el colon.
- HR- Hepatorrenal: límite anatómico entre el riñón derecho y el hígado.
- DH- Hepatodiafragmático: visualizamos parte de la cavidad torácica.
- SR-Esplenorrenal: interfase entre bazo y riñón.
- Umbilical: espacio donde se ubica el ombligo para explorar víscera, grasa mesentérica (algunos autores lo mencionan)
En FAST torácico:
Chest tube: punto crítico donde se puede introducir el tubo de tórax (entre séptimo y noveno espacio intercostal) y nos movemos en esa aérea para abarcar lo que más se pueda. Se puede mencionar más a profundidad, pero este es el más destacado.
¿Cuáles son los errores más comunes que como profesional ves en el uso de la ecografía por parte de otros colegas?
El error más común es no saber la anatomía. Al principio mientras se aprende la localización indirecta podemos ver al paciente y luego a la pantalla. De hecho, las personas que se entrenan con nosotros tienen un primer ejercicio, en el cual dibujan un abdomen y van ubicando cada órgano en su lugar. También si se puede acceder a realizar una necropsia sería útil para avanzar en el posicionamiento.
Solemos ser tímidos con el movimiento del transductor (movimientos muy amplios, muy bruscos o mecánicos) y buscar estructuras muy pequeñas se va a complicar además de que vamos a incomodar al paciente. Antes de iniciar con la práctica hay que saber la teoría básica de la física del sonido, distinguir los tipos de transductores (sondas) y cuando se utiliza cada una.
En cuanto al equipo, hay que aprovecharlo al máximo, para ello, centraremos bien el órgano para conseguir una profundidad adecuada, revisaremos la oscuridad de la imagen (ganancia), observaremos el contraste de la imagen (frecuencia) y nos ayudaremos del punto focal (tema que tocaremos más adelante).
Cualquier persona que hace parte del equipo de hospitalización y con conocimientos básicos en ecografía puede identificar el líquido libre (colecta anecoica), pero es importante saber que no se puede saber el carácter del líquido. También hay artefactos comunes como el patrón de lóbulo posterior (no es líquido libre sino posicionamiento) y el artefacto de aire (confundir neumoperitoneo con aire en vísceras). Por ejemplo, el neumoperitoneo, se puede confundir con gas del estómago. Como médico, auxiliar, estudiante o pasante hay que tener cosas claras para poder hacer una correcta identificación de órganos, porque en el afán de buscar estructuras anatómicas y ver al paciente, pero no a la pantalla podemos perder fluidez en la visualización, pero en ecografía hay que cometer errores para aprender.
La literatura dice que para poder realizar adecuadamente una ecografía de este tipo en el tiempo requerido se debe practicar 400 a 500 veces, para poder distinguir bien a los artefactos. Que finalmente si hacemos FAST dos veces al día con 3 pacientes, necesitaremos de 60 días en total.
¿Cómo adquirir más pericia en la práctica?

Las imágenes diagnósticas tienen cierto margen de subjetividad y al inicio cuesta adaptarse mucho a la escala de grises no todos vemos la misma escala. Así que al principio hay que rodearse de muchos referentes de ecografía (una misma imagen interpretada de manera distinta por varios médicos), por lo que no estaremos frente a un método diagnóstico exacto y lamentablemente se nos olvida que con la ecografía delimitamos lesión y describimos. Un error muy común todos los días es que me preguntan ¿Qué tumor es este? Pero no puedo decir cual, la literatura reporta más de 300 tipos.
También en cuanto al aprovechamiento del equipo, tenemos que el órgano debe ubicarse lo más central con la intención de que el sonido delimite los contornos del órgano (si busco la glándula adrenal con una profundidad de 10 centímetros en un perro de 40 kg no la lograré ver) las ondas de sonido deben regresar en el punto focal para mejorar la imagen en el punto en específico.
La frecuencia nos sirve para mejorar el contraste de la imagen, por ejemplo, en un paciente con un abdomen muy grande necesitaremos ondas con gran amplitud, lo que en física de sonido se traduce en menor frecuencia de sonido.
¿Cómo explicarles a los propietarios lo que están viendo?
No entrar en tanto tecnicismo porque es un pecado de comunicación de los veterinarios porque terminamos confundiendo al propietario. Entonces, ¿Quién no ha visto un tomate o un cacahuate? Lo que hago es comparar la comida con las imágenes para que él sea consciente de lo que está pasando con el animal para que él sea consciente.
Muchos ecógrafos tienen cromos, y podemos lograr que las imágenes se vean de escalas de amarillos y ocres, lo que puede ayudar para que el propietario se lleve una idea más objetiva.
¿Qué datos debemos tener en cuenta para la ecografía?
El bazo es el órgano más hiperecóico en comparación de todos los órganos de la cavidad, entonces en la escala de gris es más claro en simples palabras. Uno va aprendiendo visualmente qué tan brillante u oscuro está el órgano para poder determinar si el órgano está enfermo o no (el color cambia si el órgano está enfermo).
Algunos ecógrafos tienen Doppler color que permiten ver el flujo de sangre de vasos sanguíneos, así que podremos ver la angiogénesis de la masa observada. Y podremos tal vez diferenciar de un infarto o un absceso. También hay tumores tan grandes que desplazan la anatomía.
Así mismo, el diálogo con el equipo médico y si se puede, con el propietario antes de la consulta, serán útiles para realizar un adecuado planteamiento de diagnósticos diferenciales y poder realizar la interpretación a la luz de la clínica.
Puedes seguir al Dr. Ordóñez en @cinvet.consultoría @ecografía.cinvet en Instagram y Tik Tok







