Dolor agudo en caninos y felinos
Por: Marcelo Alejandro Zysman, Médico Veterinario, Facultad de Ciencias Veterinarias (FCV), Universidad de Buenos Aires (UBA), Argentina, 1991. Especializado en Clínica Médica de Caninos y Felinos y Algiología, Medicina del Dolor en Clínica Médica (CVPBA), Presidente de SIAVet.
Es posible que la experiencia del dolor coexista con el hombre desde sus primeros tiempos como especie, y es lógico suponer entonces, que la búsqueda permanente de algún paliativo para una instancia tan invalidante ha sido, en su devenir evolutivo, una respuesta natural casi instintiva.
Así, este hombre primitivo (esencialmente cazador) pudo identificar a los animales doloridos como presas potenciales mucho antes de ponerles nombre e incluso de intentar la domesticación de las primeras especies (movimiento nómade – sedentario). Los estudios sobre dolor, y desde aquí el conocimiento que los mismos Médicos Veterinarios pudimos adquirir, se presentan íntimamente relacionados con los conceptos que Darwin y Wallace desarrollaran, en el siglo XIX, sobre la evolución de las especies.
“El reflejo del dolor es una respuesta anatómica, fisiológica y principalmente emocional que presentan todos los animales, integrado en sus estructuras neurológicas más primitivas, evolutivamente retenidas y perfeccionadas por su valor adaptivo”
Los animales han acumulado mecanismos ciertamente complejos -en extremo los mamíferos- para salvaguardar la integridad de su organismo, estableciendo múltiples modalidades para el desarrollo de la experiencia del dolor y toda una gama de pautas de expresión y modificación de conducta relacionados con el mismo, desde reflejos innatos hasta una representación física regulada por factores biológicos, cognitivos, sociales, ambientales y hasta culturales que califican expresamente, el acontecer que ha existido durante millones de años en el sistema nervioso central.
Genética y ambientalmente, el dolor se ha presentado como elemento de defensa desde comienzos de la vida misma, pero, en pleno siglo XXI, seguimos aprendiendo sobre sus mecanismos intrínsecos y, desde aquí, sobre la ejecución de terapéuticas eficaces para su modulación.
Un poco de historia
En la profesión veterinaria el dolor aún permanece en un sitio oscuro, escondido, muchas veces negado e ignorado, al que recién en los últimos 50 años se comenzó a iluminar:
En 1965 los investigadores Melzack y Wall publicaron un trabajo que presentaba el “win-up” (fenómeno de compuerta), explicando una serie de cambios en la excitabilidad de las neuronas de la médula espinal, que actuarían como “compuerta abierta” para el arribo de estímulos transportados por las fibras nerviosas que trasmiten estímulos nociceptivos y como “compuerta cerrada” para los estímulos que provienen de las fibras nerviosas que transmiten estímulos inocuos y de carácter propioceptivo (tacto, presión, etc). Acorde ha este importante trabajo, en condiciones normales; la médula espinal, y luego el cerebro, categorizan los diferentes tipos de estímulos como normales o álgidos.
En 1971, Vane (Premio Nobel de Medicina) publicó que la aspirina inhibe las enzimas de la síntesis de prostaglandinas, sugiriendo que este fenómeno era el modo de acción de esta droga y posiblemente de toda la “familia AiNEs”; posteriormente esta afirmación se comprobó, en parte, para muchas drogas de este ”heterogéneo” grupo, pero no para todas.
En 1973 se descubren en el sistema nervioso central, tanto en los animales como en el hombre, los receptores opioides (sitios donde los analgésicos opioides y sus antagonistas interactúan, exhibiendo sus efectos clínicos).
En 1975 se identifican los ligandos endógenos para estos receptores opioides (genéricamente, las endorfinas).
A partir de 1977 se reconocen progresivamente las estructuras anatómicas involucradas y las diferentes sustancias neurotransmisoras que intervienen en la modulación del dolor.
En 1981, Lance comprobó la bio-reacción en cadena por la que se obtiene la ciclooxigenasa -COx-, enzima que cataliza la conversión del ácido araquidónico en prostanoides.
Estos descubrimientos, casi todos más recientes que la llegada del hombre a la luna, fueron verdaderos catalizadores de la investigación en algiología, dando como resultado un conocimiento más amplio acerca de los mecanismos neurofisiológicos del dolor.
La farmacología acompaña en esta evolución a las neurociencias, sintetizando y desarrollando, a lo largo de los años, una importante variedad de agentes analgésicos. Más allá de todo lo logrado, recién comenzamos a ascender una sinuosa escalera; las tres drogas más empleadas para el control de dolor a nivel mundial (Aspirina, Paracetamol y Morfina), ¡tienen ya más de 100 años de historia!
Dolor: posición tomada
La definición de dolor animal ha variado con el tiempo. Actualmente, definimos dolor en los animales adoptando los conceptos de SIAVet (Sociedad Iberoamericana de Algiología Veterinaria): una experiencia evaluativa cerebral de daño orgánico consumado, con componentes físicos, emocionales y ambientales, que determina rechazo y evasión, con características propias para cada especie e individuo.
Controlar el dolor es, para cualquier Médico Veterinario, una cuestión ética y un desafío profesional: el dolor es el comienzo de una sumatoria de trastornos que, cuanto menos, prolongan y complican una convalecencia, contribuyen al aumento de la morbilidad en patologías preexistentes o concomitantes y, decididamente, afectan la homeostasis de cualquier animal.
La ciencia no cuenta aún con los medios que permitan definir si los animales interactúan con el dolor de la misma forma que los seres humanos, pero, partiendo de la anatomía y la fisiología comparadas, las estructuras involucradas son muy semejantes; pues los animales rechazan los mismos estímulos que producen dolor en las personas.
El reconocimiento del dolor en los animales no es una tarea sencilla, básicamente por la imposibilidad de establecer una comunicación verbal; esto explica lo importante de realizar un análisis detallado de las respuestas fisiológicas y/o conductuales de cada especie y, desde aquí, de cada paciente.
Las estrategias de valoración y tratamiento del dolor en los animales por parte de los Médicos Veterinarios no son (ni aparentan ser en un futuro cercano) las más adecuadas.
3 puntos claves para la asistencia del dolor en animales domésticos:
a)Comparar las similitudes que pudieran existir entre la percepción del dolor entre humanos y animales (antropomorfización), y asumiendo y valorando ese dolor, utilizar la terapia más conveniente.
b)Reconocer signos y conductas asociadas con el dolor.
c)Conocer las diferentes modalidades terapéuticas eficaces y seguras, tanto en pacientes con equilibrio homeostático como en aquellos con diferentes patologías de base.
Algunas consecuencias clínicas del dolor
- Sufrimiento innecesario.
- Aumento del stress y de la ansiedad.
- Agresión, conductas compulsivas, automutilación.
- Potenciación de enfermedades de base.
- Potenciación del catabolismo.
- Disminución de la ingesta sólida y líquida.
- Predisposición a infecciones.
- Mayor inflamación (retraso en la cicatrización).
- Aquipnea, respiración superficial: hipoxia, hipercapnia, acidosis.
- Mayor riesgo anestésico.
- Sensibilización periférica y central.
Tipos de dolor AGUDO
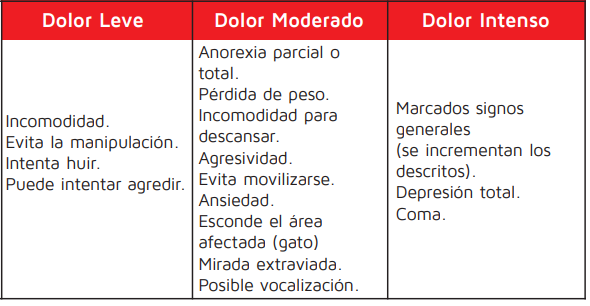
Si existen dudas sobre si un animal siente dolor, o si un procedimiento resultará doloroso, es nuestro deber ético y profesional concederle al paciente el beneficio de la duda y enfrentar ese dolor o tomar las medidas a nuestro alcance para modularlo.
Dolor, criterios terapéuticos.
Neurofisiológicamente se demostró que los diferentes órganos y tejidos reaccionan con distinta sensibilidad a los estímulos dolorosos. Tomando la piel como órgano de referencia:
- La pulpa dental y la córnea se consideran muy sensibles. La densidad de receptores de dolor (nociceptores) en la pulpa es de 20 a 40 veces más que la piel, y en la córnea el valor sube a 300 – 600 veces.
- Las membranas serosas son muy sensibles.
- Los órganos parenquimatosos se consideran, en principio, menos sensibles que la piel. Sin embargo, pueden desencadenar dolores intensos si por un proceso patológico se engrosan con la consiguiente distensión de las serosas (por ejemplo, masas tumorales).
- Los órganos huecos duelen (en forma difusa) frente a estímulos mecánicos, con frecuencia en relación a la isquemia (por ejemplo, cólicos intestinales o vesicales).
- El tejido nervioso propiamente dicho posee diferente sensibilidad: una lesión en el SNP da lugar a dolores agudos, mientras que si ocurre en la médula espinal el dolor es sumamente intenso. El cerebro no genera dolor, pero las meninges son muy sensibles.
- Las lesiones en tórax y abdomen anterior que, por la respiración, se encuentran en constante movimiento, causan dolor severo que puede ocasionar depresión respiratoria al intentar evitar el movimiento.
- La región perineal es muy sensible.
- En la musculatura se encuentran nociceptores mecánicos activos ante la isquemia (contracturas). Es un tejido poco sensible.
- Las articulaciones y huesos son poco sensibles. El dolor se activa por periostitis u otros procesos patológicos (sinovitis, tumores). El periostio es muy sensible. Si los procesos patológicos necrosan, pueden tornarse insensibles.
Reconocido el dolor, su cuantificación se realiza mediante escalas, las que, si bien se basan en evaluaciones subjetivas, resultan útiles ya que aportan la posibilidad de controlar el curso del dolor y la eficacia del tratamiento, y comprometen al veterinario a desarrollar nuevas habilidades para su valoración, redundando en un mejor tratamiento.
El veterinario no debe desestimar el uso de analgésicos como método diagnóstico en todo caso en que lo considere pertinente (pacientes indóciles, signos inespecíficos, propietarios poco comunicativos, etc).
El control no farmacológico del dolor nunca debe desatenderse. Suele ser un punto crítico para la evolución del paciente, pues los propietarios esperan que el veterinario dicte las pautas farmacológicas, pero si no se incorporan medidas de criterio general (las que no suelen detallarse por suponerse obvias), la asistencia profesional estará incompleta.
El dolor se incrementa frente a situaciones de stress y de incomodidad. Todo paciente con dolor deberá permanecer seco y limpio, en un entorno agradable y tranquilo. Si es necesario cambiar su ambiente natural (por ejemplo, hospitalización) la introducción de un elemento familiar disminuye la ansiedad. Las dietas especiales (energéticas, en animales sin patologías de base en las que estén contraindicadas) favorecen el anabolismo, acelerando la regeneración tisular, acortándose, de este modo, la fase de recuperación.
Control farmacológico
El punto clave del fracaso de una terapéutica analgésica instaurada en los animales domésticos será la imposibilidad de muchos propietarios para administrar comprimidos, jarabes u otras formas farmacológicas orales debido a la indocilidad que ante esta práctica manifiestan los pacientes, determinando dosis insuficientes, intervalos no previstos, etc; otro elemento a considerar es que muchos productos de uso casi rutinario (de hecho, la mayoría de los analgésicos en nuestro medio) poseen una concentración preparada para el paciente humano, con la consecuente complicación al momento de plantear una posología adecuada (la gente común puede comprender el fraccionamiento en unidades de ¼, no así otras fracciones).
Dolor agudo, su manejo.
El dolor agudo es el resultado de lesiones tisulares y/o nerviosas, producto de enfermedades, traumatismos y cirugía. Se presenta en forma abrupta, de intensidad variable con respuestas vegetativas. De duración limitada, es mayor dentro de las primeras 72hs. Es fácil de abordar, responde a los analgésicos y se alivia durante la cicatrización y la regeneración tisular.
La Organización Mundial de la Salud (OMS) aconseja enfrentar al dolor agudo con un tratamiento agresivo (terapia multimodal), intentando evitar la sensibilización periférica y central.
La transmisión del impulso nociceptivo implica múltiples vías y mecanismos: es fácil entender, entonces, porque una sola clase o grupo de analgésicos no proporciona un control integral del dolor, independientemente de cual se elija y de la dosis calculada.
Deberá considerarse un tratamiento analgésico con efectos, en lo posible, inmediatos.
Así, fármacos (y procedimientos terapéuticos, como fisioterapia, etc) que trabajan a diferentes niveles y por distintos modos y mecanismos de acción se complementan, con la ventaja adicional de poder usar una dosis menor de cada uno, disminuyendo la probabilidad de efectos colaterales indeseables.

La OMS recomienda para el dolor agudo, intervenir con un protocolo de analgesia modulada que incluya a las drogas más potentes en forma inicial, para ir reemplazándolas en forma paulatina frente a la evolución favorable del paciente. El ejemplo más recomendable en farmacología del dolor agudo en perros y gatos es el conjunto analgésico opioide / AiNEs.
El analgésico opioide actúa sobre la transducción (transformación del estímulo químico en estímulo eléctrico), modula las vías medulares y modifica la percepción por su acción directa sobre el encéfalo; los AiNEs actúan sobre la transducción y, en algunos casos, también a nivel central.










